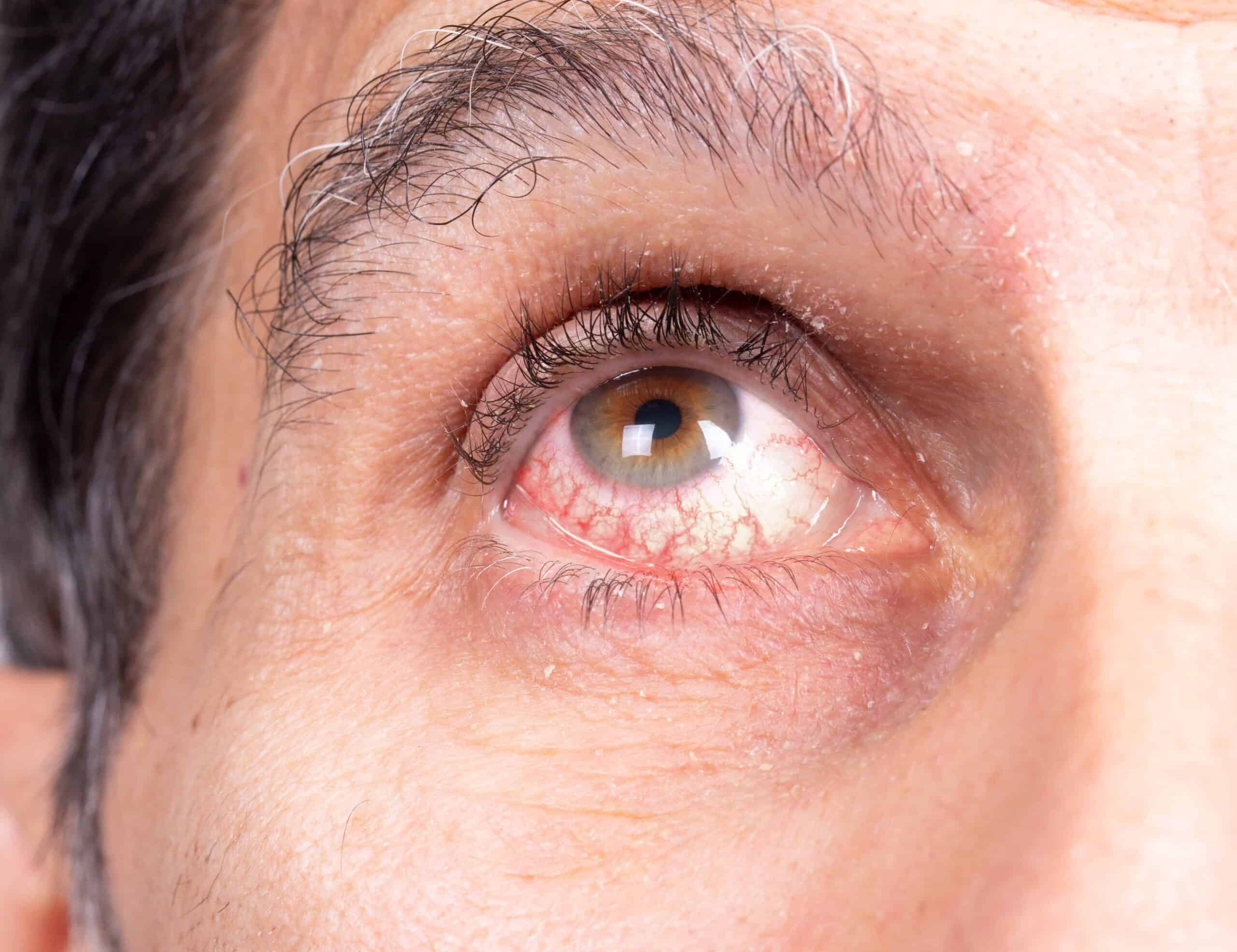
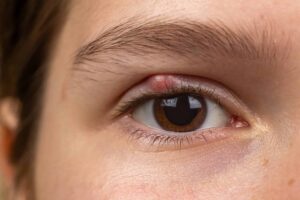
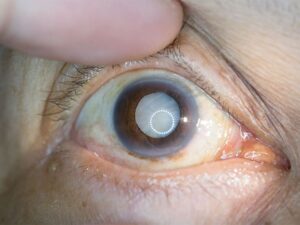
Die Uveitis ist eine Entzündung der mittleren Augenhaut, die aus mehreren funktionell wichtigen Strukturen besteht.
Die Ausprägung kann unterschiedlich sein und von leichten Sehbeeinträchtigungen bis zu schwerwiegenden, dauerhaften Schäden am Auge reichen. Die Erkrankung kann plötzlich auftreten, aber auch chronisch verlaufen. Da Ursachen, Symptome und Behandlungsformen sehr unterschiedlich sein können, ist ein gutes Verständnis der Erkrankung für die Früherkennung und den Behandlungserfolg grundlegend.
In diesem Beitrag erfahren Sie alles über die Formen, Ursachen, Symptome und Behandlungsmöglichkeiten einer Uveitis.
Das Wichtigste in Kürze
- Eine Uveitis ist eine Entzündung der mittleren Augenhaut (Uvea), die akut oder chronisch verlaufen und das Sehvermögen ernsthaft gefährden kann.
- Es gibt vier Hauptformen: vordere, mittlere, hintere Uveitis und Panuveitis. Je nach betroffenem Augenabschnitt mit unterschiedlichen Symptomen.
- Ursachen sind vielfältig: häufig Autoimmunerkrankungen, aber auch Infektionen, Medikamente oder Operationen.
- Die Diagnose erfolgt durch eine augenärztliche Untersuchung, ergänzt durch bildgebende Verfahren und Laboruntersuchungen zur Ursachenklärung.
- Die Behandlung richtet sich nach der Ursache und umfasst entzündungshemmende Medikamente, Immunsuppressiva oder gezielte Antiinfektiva.
Was ist eine Uveitis?
Die Uveitis ist eine Entzündung der mittleren Augenhaut, der sogenannten Uvea, die aus drei anatomischen Strukturen besteht:
- Regenbogenhaut (Iris)
- Ziliarkörper (Corpus ciliare)
- Aderhaut (Choroidea)
Diese Gewebeschichten liegen zwischen der äußeren Augenhaut (Sklera und Hornhaut) und der Netzhaut. Sie sind maßgeblich an der Versorgung des Auges mit Blut und Nährstoffen beteiligt.
Entzündet sich ein Teil dieser Strukturen, spricht man von einer Uveitis. Das ist eine Erkrankung, die in verschiedenen Formen auftreten kann und unterschiedliche Bereiche des Auges betrifft.
Die Uveitis gehört zu den häufigsten entzündlichen Erkrankungen des Auges und kann akut oder auch chronisch verlaufen. Sie kann plötzlich mit deutlichen Beschwerden einsetzen oder sich schleichend und symptomarm entwickeln.
Aufgrund der wichtigen Funktion der betroffenen Gewebe kann die Uveitis zu bleibenden Schäden am Auge und in schweren Fällen sogar zur Erblindung führen. Deshalb ist eine frühzeitige Diagnose und gezielte Behandlung so wichtig.
Symptome einer Uveitis
Die Symptome einer Uveitis hängen stark davon ab, welcher Abschnitt des Auges betroffen ist.
In vielen Fällen äußert sich die Entzündung durch eine plötzliche Augenrötung, verbunden mit einem stechenden oder drückenden Schmerz. Besonders typisch ist eine starke Lichtempfindlichkeit, bei der selbst normales Tageslicht unangenehm ist. Betroffene berichten über ein verschwommenes oder verschleiertes Sehen, was sich im Alltag besonders beim Lesen oder Autofahren bemerkbar macht.
Ein häufiges Symptom ist das Sehen von „schwebenden“ Punkten oder Schatten (Mouches volantes), die über das Blickfeld wandern. In schwereren Fällen kann es zu einer deutlichen Abnahme der Sehschärfe kommen.
Gerade bei Formen der Uveitis, die im hinteren Bereich des Auges auftreten, fehlen mitunter typische Entzündungszeichen wie Rötung oder Schmerzen. Das erschwert die Diagnose zusätzlich. Wenn Sie die Symptome einer Uveitis wahrnehmen, sollten Sie diese ernst nehmen und möglichst schnell einen Augenarzt aufsuchen.
Lassen Sie uns sprechen
Sie nehmen die Symptome einer Uveitis wahr und möchten sich untersuchen lassen? Dann zögern Sie nicht, uns zu kontaktieren. Wir untersuchen Sie gerne in unserer Praxis in Chur.

Formen einer Uveitis
Die Symptome können sehr unterschiedlich ausfallen und hängen maßgeblich davon ab, welcher Bereich des Auges betroffen ist. Entsprechend wird die Uveitis in verschiedene Formen unterteilt.
Vordere Uveitis (Uveitis anterior)
Die vordere Uveitis ist die häufigste Form der Erkrankung und betrifft vor allem die Regenbogenhaut (Iris) und den Ziliarkörper.
Typische Anzeichen sind eine schmerzhafte Rötung des Auges, ein Druckgefühl hinter dem Auge und eine erhöhte Lichtempfindlichkeit. Der entzündliche Prozess führt zur Ansammlung von Immunzellen in der vorderen Augenkammer. Sie stellen sich als feine Trübungen oder Zellen im Kammerwasser dar. Es kann auch zu Verklebungen der Iris mit der Linse kommen (Synechien), die langfristig das Sehvermögen gefährden können.
Bei wiederkehrenden oder chronischen Verläufen kann zusätzlich ein erhöhter Augeninnendruck auftreten, der regelmäßig kontrolliert werden sollte.
Mittlere Uveitis (Uveitis Intermedia)
Bei der intermediären Uveitis ist vor allem der Glaskörper betroffen. Das ist die gelartige Substanz im Inneren des Auges, die maßgeblich zur Form und Stabilität des Augapfels beiträgt.
Diese Form der Uveitis tritt meist schmerzlos auf und wird häufig erst durch zunehmende Sehprobleme bemerkt. Patienten beklagen eine Zunahme von Trübungen, Schlieren oder beweglichen Schatten im Sichtfeld.
In schweren Fällen kann sich die Entzündung auch auf die angrenzende Netzhaut und Aderhaut ausbreiten. Die intermediäre Uveitis tritt gehäuft bei jüngeren Erwachsenen auf und verläuft häufig chronisch, mit Phasen der Ruhe und des Wiederaufflammens.
Hintere Uveitis (Uveitis posterior)
Die hintere Uveitis betrifft die Aderhaut und/oder die Netzhaut. Sie ist oft besonders heimtückisch, da sie ohne Rötung oder Schmerzen verläuft und deshalb lange unbemerkt bleiben kann.
Erste Anzeichen sind eine zunehmende Sehverschlechterung, verschwommenes Sehen oder das Auftreten von dunklen Flecken im zentralen Blickfeld. Da die Netzhaut direkt am Sehen beteiligt ist, kann eine unbehandelte Entzündung gravierende und irreversible Schäden hinterlassen.
Bei Patienten mit Immunschwäche oder systemischen Erkrankungen wie Sarkoidose oder Toxoplasmose tritt diese Form der Uveitis häufiger auf.
Panuveitis
Die Panuveitis stellt die schwerwiegendste Form der Erkrankung dar, bei der die gesamte Uvea gleichzeitig entzündet ist. Sie geht mit einer Kombination aller oben genannten Beschwerden einher:
- starke Schmerzen
- Rötung
- Lichtempfindlichkeit
- Sehverlust
- Trübungen
Der Krankheitsverlauf ist oft komplex und erfordert eine intensive, häufig interdisziplinäre Therapie. Bei dieser Form ist eine langfristige augenärztliche Betreuung unerlässlich, da sie besonders anfällig für Komplikationen ist. Sie kann das Sehvermögen dauerhaft bedrohen.
Zusammenfassung: Arten der Uveitis
- Vordere Uveitis (Uveitis anterior)
- Mittlere Uveitis (Intermediäre Uveitis)
- Hintere Uveitis (Uveitis posterior)
- Panuveitis
Ursachen einer Uveitis
Die Ursachen für eine Uveitis sind sehr vielfältig und lassen sich grob in infektiöse und nicht-infektiöse Auslöser einteilen.
Eine der häufigsten Ursachen ist eine fehlgeleitete Reaktion des körpereigenen Immunsystems. Ein solches Verhalten wird auch als Autoimmunerkrankung bezeichnet. Dabei greift das Immunsystem körpereigene Strukturen im Auge an, ohne dass eine äußere Bedrohung vorliegt.
Dies geschieht häufig im Rahmen systemischer Erkrankungen wie:
- Morbus Bechterew
- Juvenile idiopathische Arthritis
- Sarkoidose
- oder auch bei chronisch-entzündlichen Darmerkrankungen wie Morbus Crohn
Darüber hinaus können Infektionen mit Bakterien, Viren, Pilzen oder Parasiten zu einer Uveitis führen. Bei immungeschwächten Personen, zum Beispiel nach Organtransplantationen oder bei HIV, sind solche infektiösen Ursachen nicht selten.
Auch bestimmte Medikamente oder operative Eingriffe am Auge können eine Uveitis auslösen. In bis zu 50 % der Fälle bleibt die Ursache trotz intensiver Diagnostik jedoch unklar. Ist das der Fall, so spricht man von einer idiopathischen Uveitis.
Ist eine Uveitis ansteckend?
Eine Uveitis ist nicht direkt ansteckend, da es sich in den meisten Fällen um eine Autoimmunreaktion oder eine nicht übertragbare entzündliche Erkrankung handelt.
Dennoch können einige wenige Formen, die durch infektiöse Erreger verursacht werden, in gewisser Hinsicht infektiös sein. Das können zum Beispiel Toxoplasmose, Tuberkulose oder Syphilis sein. Die Uveitis selbst ist nicht übertragbar, sondern nur der zugrundeliegende Infektionserreger. Eine direkte Ansteckung von Mensch zu Mensch über die Augen ist allerdings extrem selten.
Trotzdem ist es bei solchen infektiösen Uveitiden wichtig, auch andere Organe auf mögliche Infektionsherde zu untersuchen. Die Kontaktpersonen sollten Sie gegebenenfalls einbeziehen. Das ist besonders wichtig, wenn eine meldepflichtige Erkrankung zugrunde liegt.
Ihr Augenarzt wird in diesen Fällen gemeinsam mit anderen Fachärzten wie Infektiologen oder Internisten eine umfassende Abklärung veranlassen.
Wie wird eine Uveitis diagnostiziert?
Die Diagnose einer Uveitis erfordert eine gründliche augenärztliche Untersuchung, da die Symptome sehr unterschiedlich und nicht immer eindeutig sind.
Der erste Schritt ist die ausführliche Anamnese, bei der Ihre Beschwerden, Vorerkrankungen und eventuelle Begleiterscheinungen genau erfragt werden. Im Anschluss erfolgt eine Untersuchung mit der Spaltlampe. Hier werden selbst die kleinsten Entzündungszellen und Eiweißtrübungen in der vorderen Augenkammer sichtbar gemacht.
Zur Beurteilung des hinteren Augenabschnitts wird die Pupille medikamentös erweitert, um Netzhaut, Aderhaut und Sehnerv eingehend zu betrachten. Je nach Verdacht können weitere bildgebende Verfahren wie die optische Kohärenztomographie (OCT) oder eine Fluoreszenzangiographie notwendig sein.
Ergänzt wird die Diagnostik durch eine Blutuntersuchung, bei der nach möglichen Entzündungsmarkern, Autoantikörpern oder Infektionserregern gesucht wird. In Einzelfällen kann auch eine Untersuchung des Glaskörpers oder eine Gewebeentnahme erforderlich sein.
Wie wird eine Uveitis behandelt?
Die Behandlung der Uveitis richtet sich in erster Linie nach der zugrunde liegenden Ursache und dem betroffenen Augenabschnitt.
Bei nicht-infektiösen, autoimmunen Formen kommen meist entzündungshemmende Medikamente wie Kortikosteroide zum Einsatz. Meistens erfolgt diese in Form von Augentropfen, Tabletten, Injektionen oder Infusionen. Bei schweren oder chronischen Verläufen kann eine dauerhafte Therapie mit Immunsuppressiva notwendig werden, um die Entzündung langfristig unter Kontrolle zu bringen.
Liegt eine infektiöse Ursache vor, so erfolgt eine gezielte Behandlung mit antiviralen, antibiotischen oder antiparasitären Wirkstoffen, angepasst an den jeweiligen Erreger.
Zusätzlich werden oft Mydriatika eingesetzt, also Tropfen, die die Pupille erweitern, um Verklebungen zu verhindern und Schmerzen zu lindern.
Die Therapie sollte stets individuell und unter regelmäßiger augenärztlicher Kontrolle erfolgen, da jede Form der Uveitis ein anderes Vorgehen erfordert.
Komplikationen und Verlauf einer Uveitis
Unbehandelt kann eine Uveitis zu schwerwiegenden Komplikationen führen, die das Sehvermögen dauerhaft beeinträchtigen. Dazu gehören unter anderem Katarakt (Linsentrübung), Glaukom (Augeninnendrucksteigerung), Verwachsungen der Iris (Synechien) oder Veränderungen der Netzhaut, die zu einer bleibenden Sehminderung führen können. Auch eine chronische Entzündung des Sehnervs kann im Verlauf auftreten, was den Verlust der zentralen Sehschärfe zur Folge haben kann.
Der Verlauf einer Uveitis kann sehr unterschiedlich sein: Einige Formen treten einmalig auf und heilen unter Therapie folgenlos ab. Andere verlaufen chronisch mit regelmäßigen Rückfällen, was eine langfristige Therapie und engmaschige augenärztliche Betreuung notwendig macht.
Bei Kindern oder immungeschwächten Personen besteht ein erhöhtes Risiko für Spätfolgen. Die Erkrankung muss unbedingt konsequent behandelt werden. Genau deshalb ist eine frühzeitige fachärztliche Diagnose so wichtig.